Capitolo 1: Le Patologie Vascolari
Le Vene Varicose
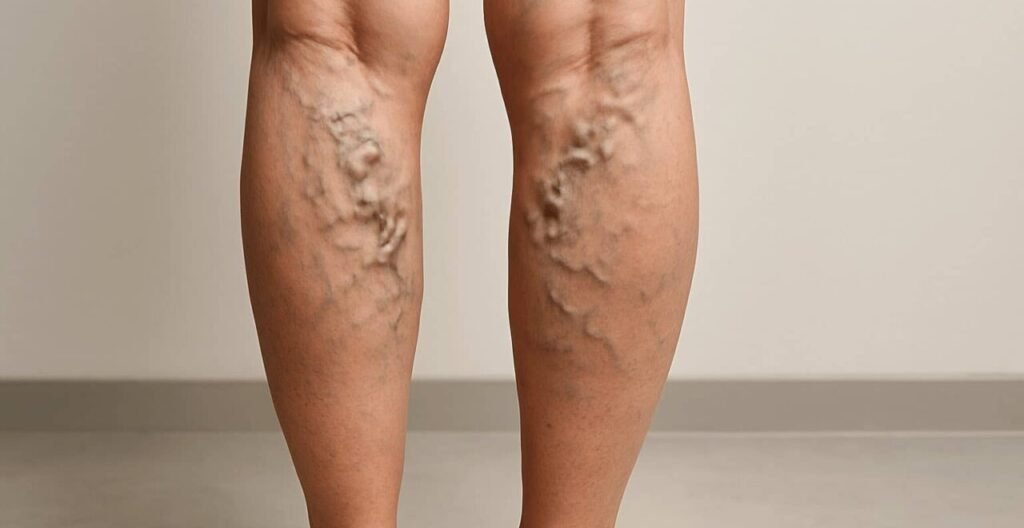
Con questo articolo inauguriamo una serie di approfondimenti dedicati alla salute delle tue gambe, un tema spesso sottovalutato ma che coinvolge una vasta parte della popolazione, soprattutto con l’avanzare dell’età. Dalla semplice sensazione di pesantezza alle gambe fino a patologie più complesse che interessano vasi, articolazioni, muscoli e piedi, i disturbi degli arti inferiori possono avere un impatto significativo sulla qualità della vita e sulla mobilità quotidiana.
Oggi iniziamo affrontando le vene varicose, una delle condizioni più comuni ma anche più trascurate in ambito vascolare. Per farlo, ci basiamo sul recente aggiornamento del capitolo Varicose Veins a cura di Meghal R. Antani e Jeffery B. Dattilo, pubblicato in StatPearls e aggiornato ad agosto 2023.
La fonte è disponibile online su PubMed Central all’indirizzo:
https://www.ncbi.nlm.nih.gov/books/NBK470194/
Nel corso dell’articolo, esploreremo in modo chiaro e approfondito le cause, i sintomi, i possibili trattamenti e le strategie preventive più efficaci. L’obiettivo è offrire informazioni aggiornate e comprensibili, utili sia a chi soffre già di disturbi venosi, sia a chi desidera prevenirli con consapevolezza.
- Capitolo 1: Le Patologie Vascolari
- Le Vene Varicose
- Introduzione
- Eziologia
- Architettura Genetica e Loci di Suscettibilità
- Epidemiologia
- Fisiopatologia
- Istolopatologia
- Anamnesi ed esame obiettivo
- Valutazione diagnostica
- Trattamento e Gestione
- Prognosi
- Cura post-operatoria e riabilitazione
- Possibili Complicanze delle Vene Varicose
- Prevenzione e educazione del paziente
- Il ruolo dell’équipe sanitaria nella prevenzione e gestione
- Bibliografia
Introduzione
Le vene varicose degli arti inferiori rappresentano una patologia che colpisce principalmente il sistema venoso superficiale, in particolare la grande e la piccola safena, insieme ai loro rami collaterali, localizzati nello spazio compreso tra la fascia muscolare profonda e il tessuto cutaneo.
Dal punto di vista morfologico, si caratterizzano come vene dilatate, allungate e tortuose, facilmente visibili attraverso la cute, con un calibro che raggiunge o supera i tre millimetri di diametro. La patologia può interessare tanto le vene del circolo safenico principale quanto le loro vene tributarie, estendendosi anche a vene superficiali non appartenenti al sistema safenico distribuite lungo gli arti inferiori.
Tra i fattori di rischio più significativi emergono l’invecchiamento e la storia familiare positiva: in numerosi casi, infatti, la componente ereditaria costituisce un elemento determinante nella genesi e nello sviluppo della malattia varicosa.
È importante sottolineare, tuttavia, che le vene varicose non rappresentano esclusivamente una problematica di natura estetica: possono determinare infatti una sintomatologia clinica rilevante caratterizzata da edema degli arti inferiori, algia, sensazione di pesantezza, e in determinate circostanze possono predisporre alla formazione di eventi trombotici, ovvero alla genesi di coaguli ematici intraluminali, con potenziali evoluzione verso complicanze più gravi.
Per tali motivazioni, l’approccio terapeutico alle vene varicose risulta frequentemente raccomandato, non soltanto per finalità estetiche, ma soprattutto per la prevenzione primaria delle complicanze associate alla patologia.
Obiettivi di questo articolo
La presente trattazione si propone di analizzare in maniera sistematica e aggiornata:
- Le metodologie di valutazione diagnostica delle vene varicose
- Le opzioni terapeutiche attualmente disponibili, spaziando dalle strategie conservative agli approcci mini-invasivi di ultima generazione
- L’importanza fondamentale di un approccio integrato multidisciplinare, dove la collaborazione sinergica tra medici di medicina generale, specialisti in chirurgia vascolare, personale infermieristico specializzato e farmacisti clinici garantisce al paziente un percorso assistenziale completo e ottimizzato
L’obiettivo primario consiste nel miglioramento della qualità di vita dei soggetti affetti da patologia varicosa, attraverso l’implementazione di protocolli terapeutici evidence-based, personalizzati e supportati dalla collaborazione integrata di tutto il team sanitario.
Nonostante gli aspetti estetici associati alle vene varicose, risulta fondamentale la valutazione dell’incompetenza valvolare del sistema venoso superficiale ad esse correlata. Pertanto, l’identificazione e l’esclusione del reflusso emodinamico nelle vene safena magna e safena parva costituisce un elemento imprescindibile nell’iter diagnostico primario.[3]
La patologia varicosa degli arti inferiori presenta un quadro clinico eterogeneo e progressivo, caratterizzato da manifestazioni che spaziano dalla sintomatologia minima localizzata fino a complicanze severe e invalidanti. Lo spettro clinico può evolversi da un semplice disagio localizzato all’arto accompagnato da senso di pesantezza e affaticamento, fino a quadri più complessi caratterizzati da edema marcato e persistente e dalla comparsa di ulcere cutanee croniche di difficile guarigione.[4][5][6]
Questa variabilità nella presentazione clinica sottolinea l’importanza di un approccio diagnostico tempestivo e di un trattamento personalizzato, finalizzato non solo al controllo della sintomatologia acuta ma anche alla prevenzione dell’evoluzione verso forme più severe e potenzialmente invalidanti della malattia.
Eziologia
L’eziologia delle vene varicose presenta una complessità multifattoriale che coinvolge determinanti genetici, ambientali e fenotipici. I fattori di rischio tradizionalmente riconosciuti includono il sesso femminile, la multiparità, l’elevato indice di massa corporea, la stipsi cronica e l’anamnesi positiva per eventi tromboembolici venosi. [3][4][5] Sebbene sia stata storicamente ipotizzata una correlazione tra prolungata stazione eretta o deambulazione professionale e sviluppo di insufficienza venosa cronica, le evidenze epidemiologiche più recenti suggeriscono un quadro eziologico più articolato.
Classificazione clinica
Le vene varicose sono inquadrate come classe C2 nella classificazione CEAP (Clinical, Etiological, Anatomical, Pathophysiological) delle malattie venose croniche, [3] rappresentando una manifestazione visibile dell’insufficienza venosa superficiale con dilatazione venosa permanente e reflusso emodinamico significativo.
Approcci di Machine Learning e Nuove Evidenze Epidemiologiche
Un’analisi innovativa condotta su una coorte di quasi 500.000 soggetti dell’UK Biobank ha applicato algoritmi di machine learning per identificare predittori di rischio precedentemente non riconosciuti.[7] Questo approccio metodologico ha consentito di superare i limiti degli studi osservazionali tradizionali, rivelando associazioni statisticamente significative tra parametri antropometrici e rischio di malattia venosa.
L’altezza corporea è emersa come nuovo significativo predittore di rischio, con correlazioni causali validate attraverso multiple analisi di randomizzazione mendeliana.[7][10] Questo dato suggerisce che l’incremento della colonna idrostatica nelle persone di statura elevata possa contribuire all’insufficienza del sistema valvolare venoso degli arti inferiori.
Profilo dei Fattori di Rischio Geneticamente Determinati
Le analisi di randomizzazione mendeliana hanno identificato associazioni positive tra diversi fattori geneticamente predetti e il rischio di vene varicose.
Correlazioni dirette
In particolare, sono emersi come predittori significativi: l’altezza, l’indice di massa corporea, il tabagismo e i livelli circolanti di ferro sierico. Questi dati suggeriscono meccanismi fisiopatologici distinti che convergono verso l’insufficienza venosa cronica.
Correlazioni inverse
Al contrario, alcuni minerali circolanti, specificamente calcio e zinco, mostrano un’associazione inversa statisticamente significativa con lo sviluppo della patologia venosa, suggerendo potenziali meccanismi protettivi a livello dell’integrità della parete vascolare.
È interessante notare che alcuni predittori storicamente ritenuti rilevanti, quali ipertensione arteriosa sistemica, età alla menopausa e intensità del tabagismo, non sono risultati tra i principali predittori negli algoritmi di machine learning.[7] Inoltre, dopo aggiustamento statistico multivariato, l’associazione tra pressione arteriosa sistolica geneticamente predetta e rischio di vene varicose non è stata confermata, particolarmente quando l’altezza è stata inclusa nel modello come covariata.[10]
Fattori Metabolici e Nutrizionali
Le analisi hanno identificato correlazioni positive tra consumo di caffè, livelli circolanti di vitamina B12 e magnesio sierico con lo sviluppo di vene varicose.[10][11] Queste associazioni suggeriscono potenziali meccanismi metabolici nella patogenesi della malattia venosa che meritano ulteriore investigazione clinica.
La valutazione di fattori di rischio controversi, come l’utilizzo di contraccettivi orali, ha mostrato associazioni meno definitive rispetto a quelle tradizionalmente riportate in letteratura,[7] suggerendo che l’impatto ormonale possa essere meno determinante di quanto precedentemente ipotizzato.
Correlazioni quantitative
L’altezza corporea risulta correlata alle vene varicose in circa il 16% della varianza fenotipica analizzata, con una correlazione genetica superiore a quella stimata tra vene varicose e indice di massa corporea. La storia di trombosi venosa profonda mantiene la correlazione genetica più elevata con la malattia varicosa.
Pubblicità
Architettura Genetica e Loci di Suscettibilità
L’analisi genome-wide ha identificato oltre 850 nuovi SNP (Single Nucleotide Polymorphisms) associati alle vene varicose, con la valutazione di 30 varianti genetiche indipendenti statisticamente significative.[7] L’associazione più robusta è stata localizzata sul cromosoma 1, nel gene CASZ1, un locus precedentemente caratterizzato per il suo ruolo nella regolazione della pressione arteriosa sistemica.[7][12]
Significato clinico
L’identificazione del locus CASZ1 suggerisce meccanismi fisiopatologici condivisi tra regolazione pressoria sistemica e insufficienza venosa locale, aprendo prospettive per approcci terapeutici mirati.
Questi risultati evidenziano la complessità dell’architettura genetica delle vene varicose e forniscono una base scientifica per lo sviluppo di strategie di medicina personalizzata nella prevenzione e nel trattamento dell’insufficienza venosa cronica.
Epidemiologia
Fino al 30% della popolazione generale presenta vene varicose, con tassi significativamente più elevati nella popolazione anziana.[13] La loro diffusione è globale e influenzata da fattori legati allo stile di vita e all’attività fisica. Complessivamente, le vene varicose risultano più comuni nelle donne rispetto agli uomini.
Lo studio di Framingham ha valutato la presenza di vene varicose ogni due anni per un periodo di 16 anni. Durante questo follow-up, il 23% degli uomini e il 30% delle donne hanno sviluppato vene varicose. Tuttavia, in questo studio non è stata valutata la presenza o assenza di reflusso venoso.[12]
L’incidenza biennale delle vene varicose è stata stimata tra 39,4 e 51,9 casi ogni 1000 persone, con il picco di incidenza nelle donne tra i 40 e i 49 anni.[12]
Esiste inoltre una chiara correlazione razziale nella prevalenza delle vene varicose. In particolare, la prevalenza di insufficienza venosa cronica e vene varicose è inferiore nella popolazione asiatica rispetto ai soggetti di origine caucasica non ispanica.[14]
Fisiopatologia
La patogenesi delle vene varicose rappresenta un processo complesso che coinvolge l’interazione dinamica tra fattori intrinseci ed estrinseci.
Fattori intrinseci
I determinanti intrinseci comprendono età, sesso, predisposizione genetica e caratteristiche etniche.
Fattori estrinseci
I fattori estrinseci includono gravidanza, obesità, altezza, abitudini alimentari e attività lavorativa. L’anamnesi positiva per trombosi venosa profonda costituisce inoltre un importante fattore di rischio per lo sviluppo della malattia varicosa.
Alterazioni patogenetiche fondamentali
La fisiopatologia delle vene varicose si basa su due meccanismi principali:
- l’incremento della pressione venosa negli arti inferiori e
- l’incompetenza valvolare venosa, che determina reflusso ematico e conseguente amplificazione dell’ipertensione venosa locale.
Rimane tuttavia oggetto di dibattito scientifico se l’ipertensione venosa e la disfunzione valvolare rappresentino eventi patogenetici primari che successivamente inducono modificazioni strutturali della parete venosa, o se al contrario le alterazioni parietali costituiscano il fenomeno iniziale nella cascata patogenetica.[15]
Modificazioni Strutturali della Parete Venosa
Multiple alterazioni fisiopatologiche contribuiscono alla rimodellazione della matrice extracellulare venosa. L’ipossia tissutale locale, l’iperplasia cellulare e le disfunzioni nei meccanismi apoptotici determinano modificazioni significative nella composizione e nell’organizzazione strutturale della parete venosa interessata dal processo patologico.[13] Questi cambiamenti microscopici si traducono in alterazioni macroscopiche della morfologia venosa, con dilatazione progressiva e tortuosità del sistema venoso superficiale.
Emodinamica
L’incompetenza valvolare determina trasmissione retrograda della pressione venosa dal sistema profondo a quello superficiale attraverso la giunzione safeno-femorale e le vene perforanti. Il sito anatomico più frequentemente interessato da incompetenza valvolare è rappresentato dalla vena grande safena nel suo segmento sotto-genicolato.[16]
L’ipertensione venosa correla direttamente con la gravità della manifestazione clinica della malattia varicosa.[15]
Condizioni fisiopatologiche che determinano incremento della pressione intra-addominale, particolarmente gravidanza e obesità, possono amplificare significativamente il rischio di sviluppo di vene varicose in soggetti con preesistente incompetenza valvolare degli arti inferiori.
Determinanti Genetici
Dal punto di vista genetico, un numero limitato di patologie mendeliane è stato associato alla malattia varicosa. L’associazione meglio documentata è quella tra sindrome di Klippel-Trenaunay e presenza di vene varicose.[17] Questa correlazione suggerisce meccanismi genetici specifici nella determinazione della morfologia e funzionalità del sistema venoso.
Mutazioni genetiche specifiche
Varianti patogenetiche in FOXC2, trombomodulina (THBD) e desmuslin (SYNM) possono compromettere la funzionalità venosa e incrementare la predisposizione genetica allo sviluppo di vene varicose.[18] Questi geni sono coinvolti nella regolazione dello sviluppo vascolare e nella mantenimento dell’integrità strutturale della parete venosa.
L’identificazione di questi determinanti genetici apre prospettive per lo sviluppo di strategie diagnostiche e terapeutiche personalizzate, basate sulla caratterizzazione del profilo genetico individuale di rischio per la malattia venosa cronica.
Istolopatologia
Nella patologia delle vene varicose, come detto, sono coinvolti due eventi principali: l’ipertensione venosa e l’incontinenza valvolare. Questi eventi innescano una cascata di cellule immunitarie e vie di segnalazione pro-infiammatorie che portano al conseguente rimodellamento della parete venosa.
Tuttavia, un’altra scuola di pensiero sostiene che l’alterazione della parete venosa sia l’evento primario.
Nel complesso, l’arterializzazione venosa (cioè la condizione anomala che si verifica in alcune patologie vascolari o malformazioni, dove una vena riceve sangue arterioso, oppure subisce un ispessimento parietale e una modificazione del flusso che la rendono simile a un’arteria), l’ipertrofia e l’iperplasia delle cellule muscolari lisce rappresentano i riscontri istopatologici della malattia delle vene varicose.
L’Insulin Receptor Substrate (IRS)-4 potrebbe essere coinvolto in questi cambiamenti.[19]
Il recettore dell’insulina menzionato, simile ad altre proteine recettrici della famiglia dei substrati IRS, media la segnalazione cellulare a partire dal recettore dell’insulina (IR) e dal recettore del fattore di crescita insulino-simile 1 (IGF-1R).
Di conseguenza, insulina e IGF-1 regolano l’espressione di IRS-4 tramite l’attivazione di IR/IGF-1R.
Un’espressione alterata di IRS-4 può quindi essere associata a una crescita cellulare compromessa e a un dismetabolismo del glucosio.
Pertanto, la valutazione istopatologica di IRS-4 ha evidenziato che la sua sovraespressione potrebbe rappresentare una misura prognostica e un potenziale bersaglio terapeutico.[20]
Anamnesi ed esame obiettivo
Il sistema di classificazione CEAP
Per valutare la gravità clinica dell’insufficienza venosa, viene utilizzato il sistema di classificazione CEAP, che considera gli aspetti Clinici, Eziologici, Anatomici e Fisiopatologici del reflusso venoso. La classificazione clinica è strutturata come segue:
- C0: nessun segno visibile o palpabile di malattia venosa
- C1: presenza di teleangectasie o vene reticolari
- C2: vene varicose
- C3: edema
- C4a: pigmentazione o eczema
- C4b: lipodermatosclerosi o atrofia bianca
- C5: ulcera venosa guarita
- C6: ulcera venosa attiva[3]
Poiché le conoscenze sulle patologie venose, in particolare sulle vene varicose (stadio C2), sono in continua evoluzione, la classificazione CEAP è soggetta a revisioni periodiche. A tal proposito, nel maggio 2017 il CEAP Task Force dell’American Venous Forum ha introdotto modifiche significative, tra cui la nuova sottoclasse C4c, che include la corona flebectatica, e la lettera “r” per indicare recidive di vene varicose o ulcere venose.[3] Un’altra revisione importante ha riguardato l’integrazione di parametri funzionali e l’identificazione più precisa delle strutture anatomiche coinvolte nella malattia venosa cronica (CVD), migliorando così l’efficacia complessiva della classificazione CEAP.[21]
Diagnosi iniziale
La diagnosi iniziale si basa sull’esame clinico, valutando la presenza di edema, discromie cutanee e ulcere.
I sintomi comunemente associati alle vene varicose includono:
- Sensazione di pesantezza agli arti inferiori
- Prurito
- Crampi
- Dolenzia lieve
- Alterazioni del colore della pelle
- Intolleranza all’esercizio
- Affaticamento alle gambe[22][14]
All’esame obiettivo, si possono osservare vene visibilmente dilatate, in particolare dalla coscia alla caviglia. Le alterazioni cromatiche cutanee sono di solito più evidenti nella zona del polpaccio e della caviglia.
Il Test di Trendelenburg
Un test clinico frequentemente utilizzato è il test di Trendelenburg, che serve a valutare la competenza delle valvole venose profonde. L’arto viene sollevato fino a determinare lo svuotamento completo delle vene superficiali; si comprime quindi la regione inguinale per occludere la giunzione safeno-femorale e si chiede al paziente di alzarsi in piedi.
- Se le valvole profonde sono incompetenti, le vene superficiali si riempiranno rapidamente dal basso.
- Se le varici distali restano vuote, il punto di reflusso è con alta probabilità localizzato proprio alla giunzione safeno-femorale.
In questi casi, il paziente può trarre beneficio da una legatura della vena safena a quel livello anatomico.[23]
Valutazione diagnostica
Ecocolordoppler Venoso degli Arti Inferiori.
Quando, in base alla sintomatologia e all’esame obiettivo, si sospetta la presenza di reflusso venoso, è opportuno eseguire un ecocolordoppler venoso degli arti inferiori. Questo esame consente una valutazione oggettiva dell’anatomia del sistema venoso e della funzionalità valvolare. Durante l’ecografia, è fondamentale escludere anche la trombosi venosa profonda (TVP) o eventuali ostruzioni che potrebbero contribuire al quadro clinico del paziente.[24][25]
Diversi parametri ecografici sono stati proposti per identificare un indice di riferimento efficace nella classificazione delle vene varicose. Tra questi, si è confrontata la velocità di picco del reflusso con il tempo di reflusso sia in pazienti con vene varicose che in soggetti senza varici. I risultati hanno evidenziato che la velocità di picco del reflusso è un parametro più affidabile del tempo di reflusso nella valutazione del reflusso venoso superficiale. In particolare, una soglia di 27,4 cm/sec per la velocità di picco si è dimostrata efficace nel discriminare gli arti patologici da quelli sani.[26]
In presenza di vene varicose, il sospetto di una trombosi venosa profonda (TVP) non va mai sottovalutato: è sempre indicato eseguire un ecocolordoppler per escludere complicazioni più gravi.
Altri metodi diagnostici
L’impiego della venografia con mezzo di contrasto è oggi raro. Tuttavia, l’ecografia Doppler pulsata, eseguita in proiezione assiale, può evidenziare flusso sanguigno retrogrado nelle vene varicose dopo il rilascio della compressione manuale del polpaccio. In presenza di reflusso, quest’ultimo può essere quantificato facilmente inclinando la sonda ecografica verso l’alto, sempre in proiezione assiale, per una visione ottimale del flusso inverso.[27]
Diagnosi differenziale
Nell’approccio diagnostico alle vene varicose, risulta fondamentale considerare diverse condizioni che possono presentare sintomatologie sovrapponibili o quadri clinici simili. Tra le principali patologie da considerare nella diagnosi differenziale troviamo il linfedema, caratterizzato da accumulo di linfa nei tessuti con edema tipicamente non improntabile, la trombosi venosa profonda (TVP), che può manifestarsi con gonfiore unilaterale dell’arto e dolore, la cellulite infettiva, processo infiammatorio acuto del tessuto sottocutaneo spesso accompagnato da segni flogistici locali, e la dermatite da stasi, condizione dermatologica secondaria all’insufficienza venosa cronica che si presenta con alterazioni cutanee caratteristiche nella regione perimalleolare. Un’accurata valutazione clinica e strumentale permette di distinguere queste condizioni dalle vene varicose, orientando verso il percorso terapeutico più appropriato.
Pubblicità
Trattamento e Gestione
Scleroterapia
La scleroterapia consiste nell’iniezione di agenti chimici sclerosanti finalizzata all’obliterazione delle vene superficiali indesiderate. È indicata principalmente per varici di piccolo calibro (<6 mm) non assiali. Anche in assenza di sintomi, può essere proposta per finalità estetiche.[28]
Tra gli agenti sclerosanti più utilizzati figura il polidocanolo, efficace nel trattamento di vene reticolari e teleangectasie con diametro rispettivamente di 1-3 mm e ≤1 mm. Le teleangectasie richiedono concentrazioni più elevate (0,5% rispetto a 1%), e le sedute vanno ripetute ogni 1-2 settimane.[29]
Un’opzione emergente è l’applicazione di colla a base di cianoacrilato, particolarmente utile nel trattamento dell’insufficienza venosa cronica. Questa tecnica offre diversi vantaggi: procedura mini-invasiva di breve durata e assenza di necessità di anestesia generale.[28]
Trattamenti Conservativi
Molti pazienti ottengono un adeguato sollievo sintomatico mediante l’utilizzo continuativo di calze elastiche a compressione graduata, elevazione degli arti inferiori e terapia analgesica orale.
La compressione raccomandata è di 20-30 mmHg, con possibilità di aumentare a 30-40 mmHg nei casi più severi.[30][31][32]
Le calze rappresentano la terapia ideale per i pazienti che non desiderano sottoporsi a intervento chirurgico, anche se l’aderenza al trattamento può ridursi durante i mesi più caldi.
Trattamento Chirurgico Tradizionale
Il trattamento chirurgico tradizionale delle varici consiste in legatura e stripping della vena grande safena, spesso associato all’asportazione delle vene tributarie.
Le tecniche chirurgiche prevedono la legatura e/o rimozione delle vene coinvolte, e la scelta del metodo dipende da localizzazione, diametro ed estensione della patologia venosa, con o senza presenza di reflusso. In caso di coinvolgimento bilaterale, si consiglia l’intervento iniziale su un solo arto per ridurre il rischio di limitazioni funzionali post-operatorie.
La procedura chirurgica
Durante lo stripping safenico, è prevista un’ampia esposizione cutanea con particolare attenzione all’antisepsi. L’arto inferiore viene preparato dalla spina iliaca anterosuperiore fino alla caviglia. Sono necessarie marcature cutanee multiple, quindi si evita l’uso di disinfettanti contenenti alcol. In presenza di ulcere venose, la disinfezione della cute sovrastante è eseguita come ultima fase, escludendo l’ulcera dal campo sterile.
Data la possibilità di sanguinamento significativo, specie in presenza di vene varicose tortuose, è raccomandato l’utilizzo del laccio emostatico. L’applicazione del laccio ha ridotto la perdita ematica a circa 16 ml rispetto ai 133 ml senza laccio.[33][34]
Non sono stati riportati danni nervosi a lungo termine, ma un uso scorretto del laccio può aumentare il rischio di complicanze quali ipertensione venosa o trombosi profonda da stasi prolungata.[35]
Per la rimozione della vena safena, si esegue un’incisione trasversale di circa 2 cm in corrispondenza della giunzione safeno-femorale, idealmente marcata mediante ecodoppler, a circa 3 cm lateralmente al tubercolo pubico.[36] Si isolano le tributarie anteromediali e posterolaterali, mentre i rami della parete addominale vengono preservati per ridurre il rischio di recidiva varicosa.[37]
L’estremità prossimale della vena grande safena (GSV) viene legata vicino alla confluenza GSV-VFC (vena femorale comune).[38]
Successivamente, si inserisce uno stripper venoso retrogrado con passaggio agevole anche in presenza di valvole incontinenti. L’estremità distale dello stripper viene estratta in prossimità della rotula, mentre quella prossimale è fissata in sede inguinale. Si sconsiglia l’uso della testina a “fungo” per evitare danni tissutali e sanguinamenti. Dopo la marsupializzazione e l’estrazione della vena, si procede con emostasi accurata e chiusura della ferita in più strati.
Tecniche analoghe si applicano anche alla vena piccola safena, tenendo in considerazione il rischio di complicanze neurovascolari nella fossa poplitea, in particolare danni al nervo surale.
Legatura Alta della Safena
La legatura della vena safena alla giunzione safeno-femorale, sebbene utilizzata, non è generalmente raccomandata a causa dell’elevato tasso di recidiva, persistenza dei sintomi e comparsa di tromboflebite superficiale distale.[36][39]
Tuttavia, tale tecnica può essere indicata nei pazienti con flebite superficiale prossimale estesa fino alla giunzione safeno-femorale e con controindicazione alla terapia anticoagulante.
Flebectomia Ambulatoriale
La flebectomia ambulatoriale prevede l’escissione e avulsione della vena superficiale tramite micro-incisioni in serie. Può essere combinata allo stripping safenico. Le incisioni vengono praticate con ago da 18G o bisturi numero 11, in corrispondenza della vena bersaglio. Le porzioni venose vengono successivamente legate e avulse.
Il sanguinamento post-operatorio si controlla con pressione diretta e elevazione dell’arto.[40]
Flebectomia Meccanizzata Transilluminata (TIPP)
Questa tecnica mini-invasiva, meno utilizzata rispetto ad altre, si esegue in tre fasi sotto anestesia generale o regionale. Si impiega una soluzione di lidocaina, epinefrina e fisiologica per l’idrodissezione delle vene da trattare. Si inserisce un dispositivo di illuminazione transcutanea seguito da macerazione e aspirazione delle vene tramite una seconda incisione.
Questa procedura, detta TIPP, comporta un numero inferiore di incisioni ma può provocare maggiore dolore post-operatorio e formazione di ematomi, oltre a costi più elevati.[41][42]
Trattamento Endovascolare
Le ablazioni endovenose con catetere, mediante laser (EVTL) o radiofrequenza, sono ampiamente utilizzate. La procedura viene generalmente eseguita in anestesia locale, eventualmente associata a sedazione per pazienti ansiosi.
Un catetere viene introdotto in direzione anterograda a pochi centimetri dalla giunzione safeno-femorale o safeno-poplitea. Dopo l’anestesia perivenosa della safena lungo il decorso del catetere, la vena viene ablata per retrazione con energia termica o radiofrequenza.[43][44]
Prognosi
Le vene varicose non possono essere considerate una condizione “curabile” in senso assoluto. Anche dopo trattamenti chirurgici o ablativi, le recidive sono frequenti. La situazione più complessa riguarda le persone che sviluppano ulcere venose croniche, in cui la qualità della vita può risultare seriamente compromessa.
Da un punto di vista della sicurezza, le vene varicose superficiali, pur potendo presentare episodi di trombosi, raramente portano a embolia polmonare, a differenza delle trombosi del sistema venoso profondo. Tuttavia, per molte persone, la motivazione principale che spinge a cercare una terapia non è tanto il dolore quanto l’aspetto estetico, spesso vissuto come un disagio personale significativo.
Cura post-operatoria e riabilitazione
Dopo un intervento chirurgico o una procedura ablativa per le vene varicose, uno degli aspetti fondamentali dell’assistenza post-operatoria è l’uso della compressione elastica.
Sebbene le linee guida riconoscano l’importanza della terapia compressiva, non esiste ancora un consenso unanime sulla durata ideale della compressione dopo l’intervento. In caso di ulcere venose, si consiglia una compressione graduata di circa 40 mmHg a livello del malleolo e meno di 20 mmHg sotto il ginocchio.
Nel caso di trattamenti come la laserterapia endovenosa (EVLA), gli studi recenti suggeriscono che indossare calze compressive per più di due giorni non offre benefici clinici aggiuntivi rispetto a un uso più breve. Questi dati vanno in controtendenza rispetto alle indicazioni tradizionali, che suggerivano una compressione per almeno una settimana dopo la procedura. Tuttavia, bisogna tenere conto che gli studi a sostegno di quest’ultima raccomandazione erano basati su tecnologie laser oggi superate, con lunghezze d’onda inferiori (810 nm) rispetto a quelle più moderne (1470 nm).
In sintesi, sebbene la compressione post-operatoria rimanga uno strumento utile, la sua efficacia dipende da vari fattori, tra cui la tecnica usata, la gravità della malattia venosa e la risposta individuale del paziente.
Possibili Complicanze delle Vene Varicose
Le vene varicose possono portare a una serie di complicanze, alcune più comuni e fastidiose, altre meno frequenti ma potenzialmente più gravi:
- Ulcere venose croniche: sono la complicanza più debilitante e difficile da trattare.
- Dolore e fastidio: soprattutto dopo lunghi periodi in piedi o durante la notte.
- Trombosi venosa profonda (TVP) e embolia polmonare (EP): pur rare, non sono da escludere. Uno studio condotto in Taiwan ha rilevato un aumento del rischio di TVP nei soggetti con vene varicose rispetto ai controlli sani (6,6 vs 1,2 casi per 1000 persone/anno), con un rischio relativo di 5,3. Anche il rischio di embolia polmonare risultava leggermente aumentato (0,48 vs 0,28 casi per 1000 persone/anno). Tuttavia, sono necessari ulteriori studi per chiarire se questi dati siano influenzati da fattori confondenti come obesità e fumo.
- Tromboflebite superficiale: può causare dolore persistente, gonfiore e talvolta sanguinamento.
- Trombosi delle vene superficiali: una complicanza infiammatoria che può coinvolgere i vasi superficiali in modo più serio.
Prevenzione e educazione del paziente
La strategia preventiva rappresenta un pilastro fondamentale nella gestione delle vene varicose e richiede un approccio educativo mirato che coinvolga attivamente il paziente.
L’utilizzo di calze elastiche graduate costituisce uno strumento terapeutico di prima linea, in grado di migliorare il ritorno venoso attraverso una compressione graduata che favorisce la progressione del flusso sanguigno dalle estremità verso il cuore.
Il mantenimento di un peso corporeo ottimale risulta altrettanto cruciale, poiché l’eccesso ponderale aumenta la pressione intra-addominale e compromette la funzionalità del sistema venoso degli arti inferiori.
L’attività fisica regolare e programmata completa il quadro preventivo, stimolando la pompa muscolare del polpaccio e favorendo la circolazione venosa. Camminata, nuoto e esercizi specifici per la mobilizzazione della caviglia rappresentano le attività più indicate, mentre dovrebbero essere evitati i periodi prolungati di immobilità in posizione eretta o seduta.
Tenere le gambe sollevate di 15-20 centimetri rispetto al livello del cuore durante il riposo notturno favorisce il ritorno venoso sfruttando la forza di gravità, riducendo il ristagno di sangue nelle vene degli arti inferiori e contribuendo così alla prevenzione dell’insufficienza venosa cronica e della formazione di varici.
Oltre a questo, è importante informare il paziente che trascurare le vene varicose può comportare l’evoluzione verso complicanze croniche severe come le ulcere venose degli arti inferiori, lesioni cutanee ad andamento torpido caratterizzate da difficoltà di guarigione, elevato rischio di recidive e necessità di trattamenti prolungati e costosi che impattano significativamente sulla qualità di vita del paziente e sui costi sanitari.
Il ruolo dell’équipe sanitaria nella prevenzione e gestione
Le vene varicose, oltre a causare disagio fisico, sono spesso vissute come un problema estetico. Ed è proprio per motivi estetici che la maggior parte delle persone si rivolge al medico. Attualmente, sia i chirurghi generali che quelli vascolari eseguono molteplici interventi per trattare le varici, ma la recidiva rimane un problema concreto.
Inoltre, va sottolineato che la chirurgia varicosa è spesso classificata come intervento cosmetico, e di conseguenza non è coperta da molti sistemi sanitari pubblici o assicurazioni private. Il paziente, quindi, si ritrova a dover sostenere interamente i costi.
Ogni anno vengono spesi milioni di euro per la cura delle vene varicose. Ecco perché la prevenzione assume un ruolo centrale. Figure sanitarie come il medico di base, il farmacista e l’infermiere rivestono un ruolo cruciale nell’informare il paziente su come prevenire o rallentare la progressione della malattia.
Infine, prima di indirizzare il paziente alla chirurgia, l’équipe sanitaria dovrebbe insistere sull’adozione di cambiamenti nello stile di vita. In molti casi, con una buona aderenza alle misure conservative, l’intervento può essere evitato.
Risultati supportati da evidenze scientifiche
Tutti i trattamenti chirurgici per le vene varicose mostrano buoni risultati clinici a breve termine, ma nessuno garantisce l’eliminazione definitiva del problema. Le recidive, infatti, sono frequenti, e nei pazienti che sviluppano ulcere venose la morbilità – cioè il livello di sofferenza clinica e disabilità – è molto elevata, e non esiste una cura definitiva.
Inoltre, i pazienti con vene varicose presentano un rischio aumentato di trombosi venosa profonda, condizione che richiede lunghe terapie anticoagulanti, le quali non sono prive di effetti collaterali, come il rischio di sanguinamento.
Per questo motivo, si raccomanda un approccio interdisciplinare e collaborativo, dove medici, infermieri, farmacisti e altri operatori sanitari lavorano insieme per garantire una gestione efficace, personalizzata e informata della malattia varicosa.
Nota bibliografica:
Questo articolo è basato sul contenuto scientifico dell’articolo Varicose Veins di Antani MR, Dattilo JB, pubblicato da StatPearls [aggiornato il 8 agosto 2023]. StatPearls Publishing; 2025. Disponibile su: https://www.ncbi.nlm.nih.gov/books/NBK470194/.
Le informazioni sono state rielaborate in chiave divulgativa per favorire una maggiore comprensione da parte del pubblico generale.
Bibliografia
- Abou-ElWafa HS, El-Metwaly AAM, El-Gilany AH. Lower Limb Varicose Veins among Nurses: A Single Center Cross-Sectional Study in Mansoura, Egypt. Indian J Occup Environ Med. 2020 Sep-Dec;24(3):172-177. – PMC – PubMed
- Hamdan A. Management of varicose veins and venous insufficiency. JAMA. 2012 Dec 26;308(24):2612-21. – PubMed
- Lurie F, Passman M, Meisner M, Dalsing M, Masuda E, Welch H, Bush RL, Blebea J, Carpentier PH, De Maeseneer M, Gasparis A, Labropoulos N, Marston WA, Rafetto J, Santiago F, Shortell C, Uhl JF, Urbanek T, van Rij A, Eklof B, Gloviczki P, Kistner R, Lawrence P, Moneta G, Padberg F, Perrin M, Wakefield T. The 2020 update of the CEAP classification system and reporting standards. J Vasc Surg Venous Lymphat Disord. 2020 May;8(3):342-352. – PubMed
- Yang GK, Parapini M, Gagnon J, Chen JC. Comparison of cyanoacrylate embolization and radiofrequency ablation for the treatment of varicose veins. Phlebology. 2019 May;34(4):278-283. – PubMed
- Epstein D, Onida S, Bootun R, Ortega-Ortega M, Davies AH. Cost-Effectiveness of Current and Emerging Treatments of Varicose Veins. Value Health. 2018 Aug;21(8):911-920. – PubMed
- Oliveira RÁ, Mazzucca ACP, Pachito DV, Riera R, Baptista-Silva JCDC. Evidence for varicose vein treatment: an overview of systematic reviews. Sao Paulo Med J. 2018 Jul-Aug;136(4):324-332. – PMC – PubMed
- Fukaya E, Flores AM, Lindholm D, Gustafsson S, Zanetti D, Ingelsson E, Leeper NJ. Clinical and Genetic Determinants of Varicose Veins. Circulation. 2018 Dec 18;138(25):2869-2880. – PMC– PubMed
- Li R, Chen Z, Gui L, Wu Z, Miao Y, Gao Q, Diao Y, Li Y. Varicose Veins and Risk of Venous Thromboembolic Diseases: A Two-Sample-Based Mendelian Randomization Study. Front Cardiovasc Med. 2022;9:849027. – PMC – PubMed
- Bulik-Sullivan BK, Loh PR, Finucane HK, Ripke S, Yang J, Schizophrenia Working Group of the Psychiatric Genomics Consortium. Patterson N, Daly MJ, Price AL, Neale BM. LD Score regression distinguishes confounding from polygenicity in genome-wide association studies. Nat Genet. 2015 Mar;47(3):291-5. – PMC – PubMed
- Yuan S, Bruzelius M, Damrauer SM, Larsson SC. Cardiometabolic, Lifestyle, and Nutritional Factors in Relation to Varicose Veins: A Mendelian Randomization Study. J Am Heart Assoc. 2021 Nov 02;10(21):e022286. – PMC – PubMed
- Larsson SC, Burgess S. Appraising the causal role of smoking in multiple diseases: A systematic review and meta-analysis of Mendelian randomization studies. EBioMedicine. 2022 Aug;82:104154. – PMC – PubMed
- Ahmed WU, Kleeman S, Ng M, Wang W, Auton A, 23andMe Research Team. Lee R, Handa A, Zondervan KT, Wiberg A, Furniss D. Genome-wide association analysis and replication in 810,625 individuals with varicose veins. Nat Commun. 2022 Jun 02;13(1):3065. – PMC –PubMed
- Shadrina AS, Elgaeva EE, Stanaway IB, Jarvik GP, Namjou B, Wei WQ, Glessner J, Hakonarson H, Suri P, Tsepilov YA. Mendelian randomization analysis of plasma levels of CD209 and MICB proteins and the risk of varicose veins of lower extremities. PLoS One. 2022;17(5):e0268725. – PMC – PubMed
- Youn YJ, Lee J. Chronic venous insufficiency and varicose veins of the lower extremities. Korean J Intern Med. 2019 Mar;34(2):269-283. – PMC – PubMed
- Jacobs BN, Andraska EA, Obi AT, Wakefield TW. Pathophysiology of varicose veins. J Vasc Surg Venous Lymphat Disord. 2017 May;5(3):460-467. – PubMed
- Pagano M, Bissacco D, Flore R, Tondi P. Great saphenous vein reflux treatment in patients with femoral valve incompetence, the Excluded Saphenous Vein Technique (ESVT): a pilot study. Eur Rev Med Pharmacol Sci. 2018 Nov;22(21):7453-7457. – PubMed
- Anwar MA, Georgiadis KA, Shalhoub J, Lim CS, Gohel MS, Davies AH. A review of familial, genetic, and congenital aspects of primary varicose vein disease. Circ Cardiovasc Genet. 2012 Aug 01;5(4):460-6. – PubMed
- Jones GT, Marsman J, Pardo LM, Nijsten T, De Maeseneer M, Phillips V, Lynch-Sutherland C, Horsfield J, Krysa J, van Rij AM. A variant of the castor zinc finger 1 (CASZ1) gene is differentially associated with the clinical classification of chronic venous disease. Sci Rep. 2019 Sep 30;9(1):14011. – PMC – PubMed
- Horecka A, Hordyjewska A, Biernacka J, Dąbrowski W, Zubilewicz T, Malec A, Musik I, Kurzepa J. Intense remodeling of extracellular matrix within the varicose vein: the role of gelatinases and vascular endothelial growth factor. Ir J Med Sci. 2021 Feb;190(1):255-259. – PMC –PubMed
- Ortega MA, Fraile-Martínez O, García-Montero C, Ruiz-Grande F, Barrena S, Montoya H, Pekarek L, Zoullas S, Alvarez-Mon MA, Sainz F, Asúnsolo A, Acero J, Álvarez-Mon M, Buján J, García-Honduvilla N, Guijarro LG. Chronic venous disease patients show increased IRS-4 expression in the great saphenous vein wall. J Int Med Res. 2021 Sep;49(9):3000605211041275. – PMC – PubMed
- Zalewski DP, Ruszel KP, Stępniewski A, Gałkowski D, Feldo M, Kocki J, Bogucka-Kocka A. miRNA Regulatory Networks Associated with Peripheral Vascular Diseases. J Clin Med. 2022 Jun 16;11(12) – PMC – PubMed
- Yetkin E, Kutlu Karadag M, Ileri M, Atak R, Erdil N, Tekin G, Ozyasar M, Ozturk S. Venous leg symptoms, ecchymosis, and coldness in patients with peripheral varicose vein: A multicenter assessment and validation study (VEIN-VIOLET study). Vascular. 2021 Oct;29(5):767-775. –PubMed
- Lattimer CR, Mendoza E. Reappraisal of the Utility of the Tilt-table in the Investigation of Venous Disease†. Eur J Vasc Endovasc Surg. 2016 Dec;52(6):854-861. – PubMed
- Tolu I, Durmaz MS. Frequency and Significance of Perforating Venous Insufficiency in Patients with Chronic Venous Insufficiency of Lower Extremity. Eurasian J Med. 2018 Jun;50(2):99-104. – PMC – PubMed
- Nybo J, Nybo M, Hvas AM. [Diagnostic work-up and treatment of superficial vein thrombosis]. Ugeskr Laeger. 2018 Aug 13;180(33) – PubMed
- Singh AK, Karmacharya RM, Vaidya S, Thapa P. Quantification of Superficial Venous Reflux by Duplex Ultrasound – Role of Peak Reflux Velocity and Reflux Time in the Assessment of Varicose Vein. J Nepal Health Res Counc. 2020 Nov 14;18(3):442-447. – PubMed
- Khilnani NM. Duplex ultrasound evaluation of patients with chronic venous disease of the lower extremities. AJR Am J Roentgenol. 2014 Mar;202(3):633-42. – PubMed
- Demirtaş H, Dolu İ. The prevalence of poor sleep quality and its association with the risk of obstructive sleep apnea and restless legs syndrome in diabetic patients treated with cyanoacrylate glue for varicose veins. Sleep Breath. 2023 May;27(2):745-755. – PubMed
- Li J, Wu C, Song D, Wang L, Guo L. Polidocanol Sclerotherapy for the Treatment of Pyogenic Granuloma in Children. Dermatol Surg. 2021 Jun 01;47(6):802-804. – PubMed
- Davies HOB, Popplewell M, Bate G, Ryan RP, Marshall TP, Bradbury AW. Analysis of Effect of National Institute for Health and Care Excellence Clinical Guideline CG168 on Management of Varicose Veins in Primary Care Using the Health Improvement Network Database. Eur J Vasc Endovasc Surg. 2018 Dec;56(6):880-884. – PubMed
- Wallace T, El-Sheikha J, Nandhra S, Leung C, Mohamed A, Harwood A, Smith G, Carradice D, Chetter I. Long-term outcomes of endovenous laser ablation and conventional surgery for great saphenous varicose veins. Br J Surg. 2018 Dec;105(13):1759-1767. – PubMed
- Kemp N. A synopsis of current international guidelines and new modalities for the treatment of varicose veins. Aust Fam Physician. 2017;46(4):229-233. – PubMed
- Rigby KA, Palfreyman SJ, Beverley C, Michaels JA. Surgery for varicose veins: use of tourniquet. Cochrane Database Syst Rev. 2013 Jun 10;2013(6):CD001486. – PMC – PubMed
- Wu H, Chen LX, Li YL, Wu Q, Wu QL, Ning GZ, Feng SQ. Tourniquet used in anterior cruciate ligament reconstruction: a system review. Eur J Orthop Surg Traumatol. 2014 Aug;24(6):999-1003. – PubMed
- Chen K, Yu GF, Huang JY, Huang LD, Su X, Ni HZ, Pan LM, Zheng XT. Incidence and risk factors of early deep venous thrombosis after varicose vein surgery with routine use of a tourniquet. Thromb Res. 2015 Jun;135(6):1052-6. – PubMed
- Casoni P, Lefebvre-Vilardebo M, Villa F, Corona P. Great saphenous vein surgery without high ligation of the saphenofemoral junction. J Vasc Surg. 2013 Jul;58(1):173-8. – PubMed
- Guarinello GG, Coral FE, Timi JRR, Machado SF. Assessment of residual stumps 12 months after saphenectomy without high ligation of the saphenofemoral junction. J Vasc Bras. 2021;20:e20210029. – PMC – PubMed
- Recek C. Significance of Reflux Abolition at the Saphenofemoral Junction in Connection with Stripping and Ablative Methods. Int J Angiol. 2015 Dec;24(4):249-61. – PMC – PubMed
- Kusagawa H, Ozu Y, Inoue K, Komada T, Katayama Y. Clinical Results 5 Years after Great Saphenous Vein Stripping. Ann Vasc Dis. 2021 Jun 25;14(2):112-117. – PMC – PubMed
- Zhan HT, Bush RL. A review of the current management and treatment options for superficial venous insufficiency. World J Surg. 2014 Oct;38(10):2580-8. – PubMed
- Chen S, Zeng Q, Fu Q, Li F, Zhang M, Zhao Y. Transilluminated powered phlebectomy in the treatment of large area venous leg ulcers: A case-control study with 3 years follow-up. Microcirculation. 2019 Apr;26(3):e12523. – PubMed
- Orhurhu V, Chu R, Xie K, Kamanyi GN, Salisu B, Salisu-Orhurhu M, Urits I, Kaye RJ, Hasoon J, Viswanath O, Kaye AJ, Karri J, Marshall Z, Kaye AD, Anahita D. Management of Lower Extremity Pain from Chronic Venous Insufficiency: A Comprehensive Review. Cardiol Ther. 2021 Jun;10(1):111-140. – PMC – PubMed
- Paravastu SC, Horne M, Dodd PD. Endovenous ablation therapy (laser or radiofrequency) or foam sclerotherapy versus conventional surgical repair for short saphenous varicose veins. Cochrane Database Syst Rev. 2016 Nov 29;11(11):CD010878. – PMC – PubMed
- Nesbitt C, Bedenis R, Bhattacharya V, Stansby G. Endovenous ablation (radiofrequency and laser) and foam sclerotherapy versus open surgery for great saphenous vein varices. Cochrane Database Syst Rev. 2014 Jul 30;(7):CD005624. – PubMed
- Chang SL, Huang YL, Lee MC, Hu S, Hsiao YC, Chang SW, Chang CJ, Chen PC. Association of Varicose Veins With Incident Venous Thromboembolism and Peripheral Artery Disease. JAMA. 2018 Feb 27;319(8):807-817. – PMC – PubMed
- Pannucci CJ, Shanks A, Moote MJ, Bahl V, Cederna PS, Naughton NN, Wakefield TW, Henke PK, Campbell DA, Kheterpal S. Identifying patients at high risk for venous thromboembolism requiring treatment after outpatient surgery. Ann Surg. 2012 Jun;255(6):1093-9. – PMC –PubMed
- Mościcka P, Szewczyk MT, Cwajda-Białasik J, Jawień A. The role of compression therapy in the treatment of venous leg ulcers. Adv Clin Exp Med. 2019 Jun;28(6):847-852. – PubMed
- Lurie F, Lal BK, Antignani PL, Blebea J, Bush R, Caprini J, Davies A, Forrestal M, Jacobowitz G, Kalodiki E, Killewich L, Lohr J, Ma H, Mosti G, Partsch H, Rooke T, Wakefield T. Compression therapy after invasive treatment of superficial veins of the lower extremities: Clinical practice guidelines of the American Venous Forum, Society for Vascular Surgery, American College of Phlebology, Society for Vascular Medicine, and International Union of Phlebology. J Vasc Surg Venous Lymphat Disord. 2019 Jan;7(1):17-28. – PubMed
- Mo M, Hirokawa M, Satokawa H, Yasugi T, Yamaki T, Ito T, Onozawa S, Kobata T, Shirasugi N, Shokoku S, Sugano N, Sugiyama S, Hoshina K, On Behalf Of Guideline Committee Japanese Society Of Phlebology, Ogawa T, On Behalf Of Japanese Commitee Of Endovenous Treatment For Varicose Veins Supplement of Clinical Practice Guidelines for Endovenous Thermal Ablation for Varicose Veins: Overuse for the Inappropriate Indication. Ann Vasc Dis. 2021 Dec 25;14(4):323-327. – PMC – PubMed
- Mii S, Guntani A, Yoshiga R, Matsumoto T, Kawakubo E, Okadome J. Optimal Duration of Compression Stocking Therapy after Endovenous Laser Ablation Using a 1470-nm Diode Dual-Ring Radial Laser Fiber for Great Saphenous Vein Insufficiency. Ann Vasc Dis. 2021 Jun 25;14(2):122-131. – PMC – PubMed
- Elderman JH, Krasznai AG, Voogd AC, Hulsewé KW, Sikkink CJ. Role of compression stockings after endovenous laser therapy for primary varicosis. J Vasc Surg Venous Lymphat Disord. 2014 Jul;2(3):289-96. – PubMed
- Caputo WJ, Kaplan MD, Kamieniecki RE, Hawkins M, Monterosa P, Eagen K, Ike T, Iannitelli A. Venous Intervention Improves Patient Outcomes. Surg Technol Int. 2017 Jul 25;30:77-79. –PubMed
- Marola S, Ferrarese A, Solej M, Enrico S, Nano M, Martino V. Management of venous ulcers: State of the art. Int J Surg. 2016 Sep;33 Suppl 1:S132-4. – PubMed
- Alavi A, Sibbald RG, Phillips TJ, Miller OF, Margolis DJ, Marston W, Woo K, Romanelli M, Kirsner RS. What’s new: Management of venous leg ulcers: Approach to venous leg ulcers. J Am Acad Dermatol. 2016 Apr;74(4):627-40; quiz 641-2. – PubMed
- Al Shakarchi J, Wall M, Newman J, Pathak R, Rehman A, Garnham A, Hobbs S. The role of compression after endovenous ablation of varicose veins. J Vasc Surg Venous Lymphat Disord. 2018 Jul;6(4):546-550. – PubMed
Pubblicità




Ho trovato le spiegazioni chiare e approfondite, con dati concreti che rendono la lettura molto utile e interessante. Un contributo prezioso per chi vuole informarsi seriamente sulla salute.
Grazie del commento e benvenuta!